脑血管疾病为我国居民前三大疾病死亡原因之一,且随着中国人口老龄化进程,脑卒中等脑血管疾病的发病率持续上升。近年来,全球范围内神经介入诊疗技术的创新正在彻底改变脑卒中等脑血管疾病的治疗和干预手段,神经介入手术已成为脑血管疾病的主流治疗方案。
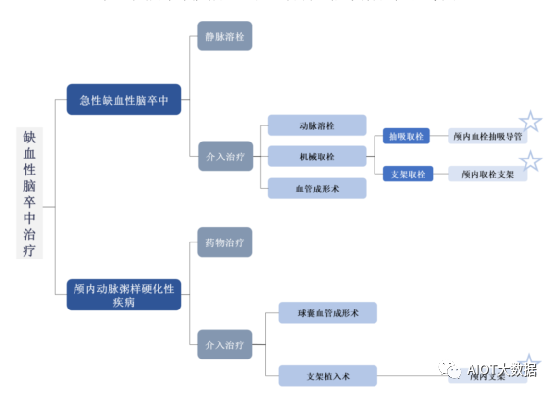
神经介入是在数字减影血管造影(DSA)系统的支持下,采用血管内导管操作技术,通过选择性造影、介入栓塞、扩张成形、机械清除、药物递送等具体方法,对累及人体神经血管系统的病变进行诊断和治疗。按照不同的功能及适用范围,神经介入医疗器械可分为出血性脑卒中治疗、缺血性脑卒中治疗及通路类三大类别。其中,出血性脑卒中治疗产品主要用于治疗颅内动脉瘤以及封堵畸形血管,其产品主要包括血流导向密网支架、弹簧圈、弹簧圈辅助支架、液体栓塞剂等;缺血性脑卒中治疗产品主要用于治疗急性缺血性脑卒中和脑血管闭塞性疾病(如颅内动脉粥样硬化性疾病等),其产品主要包括颅内取栓支架、颅内血栓抽吸导管、颅内支架等;通路类产品主要用于在神经介入手术中造影诊断、建立通路、传送器械、封堵压迫等,通常不直接参与对于病灶的处理,其产品主要包括远端通路导管、微导管、导引导管、微导丝等。
在治疗出血性脑卒中方面,血流导向密网支架植入术是国际上近十年来快速兴起且日渐成熟的治疗颅内动脉瘤的全新术式,血流导向密网支架也是神经介入领域公认的研发难度大、技术门槛高,临床价值高、市场空间大的产品。
随着神经介入类术式在缺血性脑卒中治疗应用方面的发展成熟,机械取栓术日益成为治疗急性缺血性脑卒中的一线治疗方法。
神经介入手术中,经桡动脉入路与经股动脉入路相比,具有患者术后无需卧床制动并缩短住院时间,减少下肢静脉血栓、肺栓塞等并发症风险等优势,随着经桡动脉入路在神经介入诊疗应用中的循证医学证据不断积累,经桡动脉入路凭借其独特优势有望复制冠脉介入领域的发展路径,并逐渐替代经股动脉入路成为神经介入手术术式首选,引领神经介入领域的术式变革。
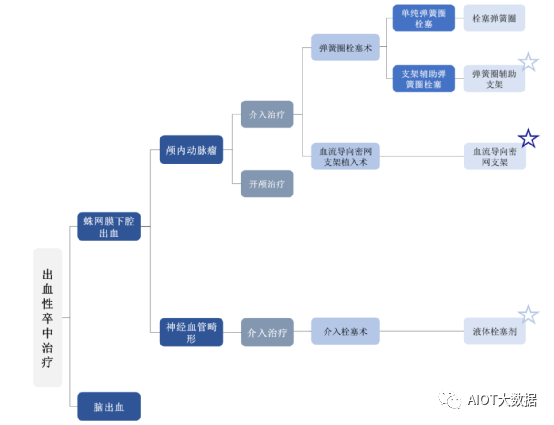
出血性脑卒中主要包括蛛网膜下腔出血(SubarachnoidHemorrhage,SAH)和脑出血(IntracerebralHemorrhage,ICH)。蛛网膜下腔出血最常见的病因包括颅内动脉瘤(IntracranialAneurysm,IA)破裂和脑动静脉畸形(cerebralArteriovenousMalformation,cAVM)等神经血管畸形。
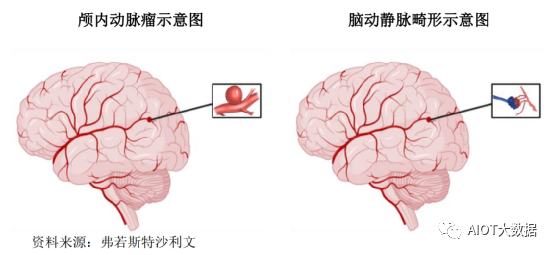
颅内动脉瘤指颅内动脉壁的囊性膨出,大多是由动脉壁局部薄弱和血流冲击形成,极易破裂出血。按临床特征,颅内动脉瘤可分为未破裂颅内动脉瘤(UnrupturedIntracranialAneurysm,UIA)和破裂颅内动脉瘤(RupturedIntracranialAneurysm,RIA),颅内动脉瘤破裂是导致颅内出血的最常见的病因之一。动脉瘤的治疗方式主要为开颅治疗及介入治疗,介入治疗凭借创伤小、疗效确切且术后恢复快等优势日益成为颅内动脉瘤治疗的主流治疗方式。用于颅内动脉瘤介入治疗的医疗器械主要包括血流导向密网支架、弹簧圈、弹簧圈辅助支架等。其中,血流导向密网支架植入术是国际上近十年兴起的治疗颅内动脉瘤的全新术式,该术式凭借其高手术成功率、高动脉瘤闭塞率、低复发率、低并发症发生率和手术过程简化等优势,正逐步取代传统的弹簧圈栓塞术成为颅内未破裂动脉瘤治疗的主流术式。脑动静脉畸形等神经血管畸形也是导致颅内出血的病因之一。
脑动静脉畸形的治疗方式主要包括显微外科切除治疗、介入治疗、立体定向放射治疗(SRT)及多种方式联合的综合治疗方法,其中介入治疗可较好保全患者的神经功能,创伤小且安全性佳,是脑动静脉畸形术式的主流治疗方式。用于脑动静脉畸形介入治疗的医疗器械主要为液体栓塞剂。
血流导向密网支架植入术是国际上近十年兴起的治疗颅内动脉瘤的全新术式,血流导向密网支架也是神经介入领域公认的研发难度大、技术门槛高,临床价值高、市场空间大的产品。
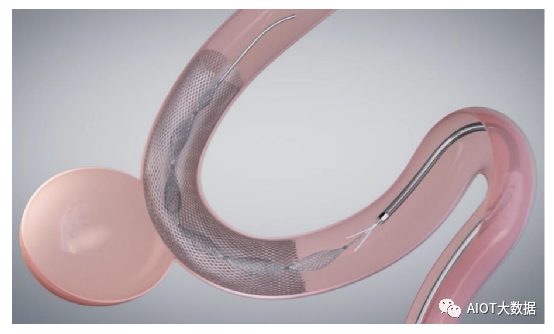
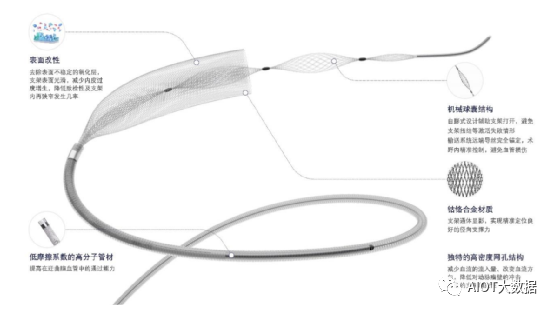
随着血流导向密网支架被更广泛的在临床应用中推广使用,颅内动脉瘤介入治疗实现了从“瘤内栓塞”到“血管重建”的理念转变。
血流导向密网支架通过改变进入动脉瘤的血流动力学特征,降低了进入动脉瘤的血流速度和血流对动脉瘤壁的冲击,减少进入动脉瘤瘤腔内的血液流量,加速动脉瘤囊腔内血流的瘀滞和血栓化,从而使动脉瘤瘤体萎缩,以达到彻底、永久的动脉瘤闭塞,同时修复载瘤动脉结构的完整性。
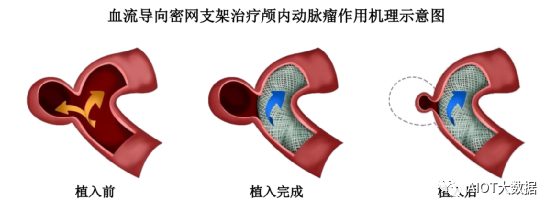
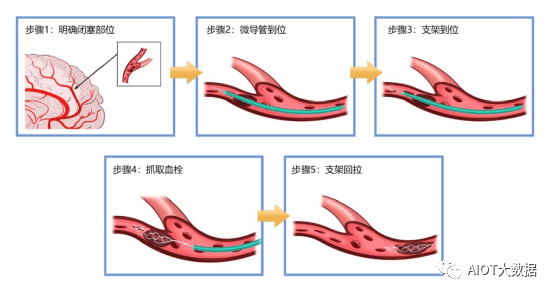
主要手术过程如下:
①明确病变部位。医生根据标准血管介入方法建立血管通路,放置适当尺寸的导引导管,进行血管造影诊断,记录目标动脉瘤的部位、尺寸;
②微导管到位。当导丝引导导引导管到达动脉瘤近端后,移除导丝,并通过导引导管插入远端通路导管,到达动脉瘤近端后,再通过远端通路导管插入微导管。微导管在微导丝导引下越过病变位置,到达动脉瘤远端血管的合适位置后撤出微导丝;
③支架到位。通过微导管管腔导入血流导向密网支架,推进支架直到支架到达选定的动脉瘤载瘤血管远端位置;
④支架部署。在支架到达选定的动脉瘤载瘤血管远端位置后,回撤微导管进行血流导向密网支架部署;
⑤支架释放。回撤微导管直到输送系统近端不透射线标记离开微导管远端,支架将完全释放。
⑥取出输送系统。支架完全释放之后移除微导管和支架输送系统,完成手术。
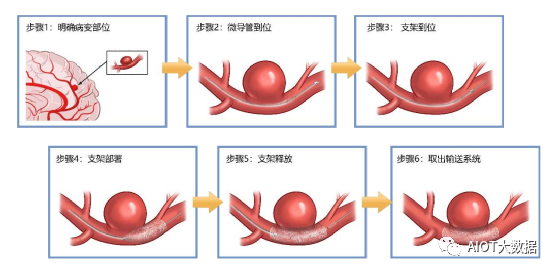
密网支架作用机理
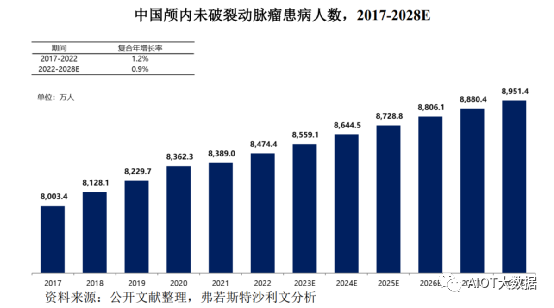
颅内未破裂动脉瘤发病人数根据弗若斯特沙利文分析,随着颅内未破裂动脉瘤患病率逐年增加,中国的颅内未破裂动脉瘤患病人数由2017年的8,003.4万人增加至2022年的8,474.4万人,预计在2028年增加至8,951.4万人。
未破裂动脉瘤治疗领域临床需求弹簧圈栓塞术是治疗颅内动脉瘤的传统术式,临床应用较早,可以用于治疗颅内破裂及未破裂颅内动脉瘤。弹簧圈辅助支架的功能在于为弹簧圈提供支撑,在手术过程中通常搭配弹簧圈使用,防止弹簧圈脱落和移位,可以提高单纯使用弹簧圈的安全性,但对于手术有效性的提升有限。单纯弹簧圈栓塞术及支架辅助弹簧圈栓塞术仍不能解决术中动脉瘤破裂风险及术后复发和再治疗率较高的问题。
相较于传统的弹簧圈栓塞治疗,血流导向密网支架的动脉瘤闭塞率及复发率等临床有效性数据更为优异,并且血流导向密网支架毋须进入动脉瘤囊,大幅降低动脉瘤术中破裂的风险,安全性更优。然而,对于血流导向密网支架植入术而言,已上市的同类产品在提升临床有效性和安全性、降低手术操作难度等方面仍存在进一步的改善空间,未破裂颅内动脉瘤治疗领域存在较大的未被满足的临床需求。
液体栓塞剂
动静脉畸形指在病变部位脑动脉和脑静脉之间缺乏毛细血管,致使动脉与静脉直接相通,形成动静脉之间的短路,导致一系列脑血流动力学的紊乱,是导致颅内出血常见的病因之一。作为单独治疗方式或联合治疗的重要组成部分,介入治疗在多数情况下可作为动静脉畸形的首选治疗方法,尤其是对于外科手术风险较大的位于颅内深部、功能区及破裂并伴有动脉瘤的畸形团,在动静脉畸形的治疗中占有重要地位。
目前,动静脉畸形的介入栓塞治疗以液体栓塞剂为主,具体包括粘附性及非粘附性栓塞剂。粘附性栓塞剂在手术过程中存在一定的微导管与血管粘连的风险,且其完全栓塞率受到一定限制。非粘附性栓塞剂固化时间比粘附性栓塞剂长,标准注射时间更久,较为容易控制,且不容易粘管,术中微导管更容易撤出;同时,由于非粘附性栓塞剂不与血管粘连,推注的栓塞剂可以不断向前移动和弥散,到达更加细小的、导管无法到达的分支血管中,从而达到病灶尽可能完全栓塞的效果。
缺血性脑卒中介入治疗
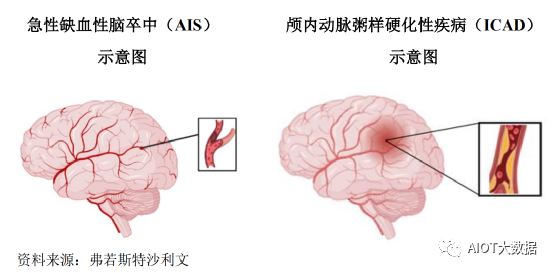
缺血性脑卒中是指由于脑的供血动脉狭窄或闭塞、脑供血不足导致的脑组织坏死的总称,分为急性期和慢性期。其中,急性期称为急性缺血性脑卒中(AcuteIschemicStroke,AIS)或脑梗塞,慢性期称为颅内动脉粥样硬化性疾病(IntracranialAtherosclerosisDisease,ICAD)。由于AIS以开通闭塞血管、重建血流为治疗目的,ICAD以扩张动脉狭窄部位、恢复管腔丢失为治疗目的,AIS和ICAD的临床治疗方案上存在较大的差异。
急性缺血性脑卒中指因脑部血液循环障碍,缺血、缺氧所致的局限性脑组织的缺血性坏死。AIS常见致病原因为血栓栓塞,治疗方案包括静脉溶栓以及介入治疗,介入治疗下的医疗器械主要包括颅内取栓支架和颅内血栓抽吸导管。由于静脉溶栓存在并发症率高、用药限制多、再通率低等不足,且机械取栓术可做为静脉溶栓失败后的补救术式,机械取栓术已成为治疗急性缺血性脑卒中的一线治疗方法,具体包括支架取栓术、抽吸取栓术以及支架抽吸联合取栓术等。颅内动脉粥样硬化性疾病的发生是由于血管内斑块积聚导致动脉狭窄,导致局部脑组织供血不足,同时显著增加病变处发生AIS的风险。ICAD的治疗方案包括药物治疗以及介入治疗。
在介入治疗方法中,临床认为,自膨式支架植入术在手术成功率、围手术期并发症发生率及支架内再狭窄发生率三方面具有优势。基于上述优势,自膨式支架植入术有望占据未来ICAD介入治疗方式的主流位置。
急性缺血性脑卒
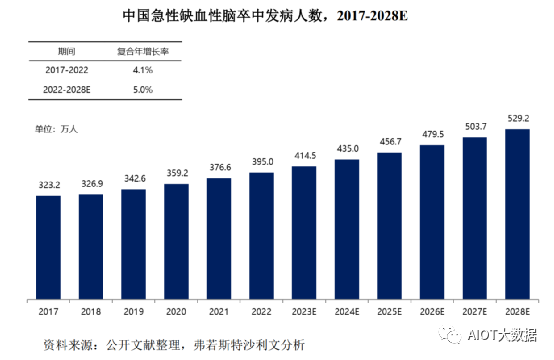
根据弗若斯特沙利文的数据,2022年中国的急性缺血性脑卒中发病人数为395.0万人,预计2028年发病人数将达到529.2万人。根据《中国急性缺血性卒中早期血管内介入诊疗指南2022》,介入治疗下的机械取栓术已成为治疗急性缺血性脑卒中的一线治疗方法,具体包括支架取栓及抽吸取栓等。其中,抽吸取栓术因其具有操作简单、开通时间短、血管损伤小等特点,具有广阔的应用前景。
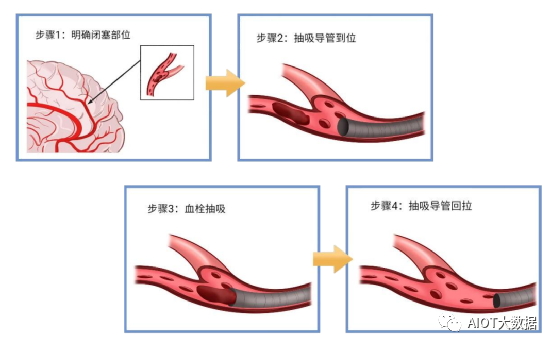
颅内血栓抽吸导管的主要手术过程如下:
①明确闭塞部位。医生根据标准血管介入方法建立血管通路,放置适当尺寸的导引导管,进行血管造影诊断,明确患者闭塞部位;
②抽吸导管到位。将导引导管输送至病变位置,该过程无需导丝导引;
④血栓抽吸。用外接的抽吸泵或者注射器在导引导管内形成足够的负压抽吸力以吸出血栓。⑤抽吸导管回拉。血栓吸出后,回拉导引导管并将其撤出体外,完成血流重建。
随着急性缺血性脑卒中发病率逐年增加,中国的缺血性脑卒中发病人数由2017年的323.2万人增加至2022年的395.0万人,复合年增长率为4.1%,预计将以5.0%的复合年增长率在2028年增加至529.2万人。
AIS的临床治疗需求
AIS的治疗方法包括静脉溶栓及介入治疗等。AIS的治疗方法具有时效性,在症状出现后24小时内为AIS患者提供适当的治疗对避免脑损伤至关重要。静脉溶栓一般适用于发病后6小时内,多数患者发病送入医院已超过黄金治疗期,临床适用范围有限。相较之下,AIS血管介入治疗适用范围更广,再通率更高。AIS血管介入治疗包括动脉溶栓及血管内机械取栓。动脉溶栓可用于发病6小时内但无法进行静脉溶栓的患者,但并发症率高、疗效不佳。机械取栓术则已经成为治疗急性脑卒中的重要方式,包含支架取栓、抽吸取栓及支架抽吸联合取栓等。
抽吸取栓操作简单、开通时间短,对血管损伤较小,既可单独使用,也可联合支架取栓使用,灵活的搭配使其适用范围进一步扩大,发挥协同作用缩短再通时间,减少手术损伤,达到优于其他治疗方法的临床效果。
颅内取栓支架
支架取栓术因其具有取栓效率高、首次再通率高等特点,具有广阔的应用前景。
颅内动脉粥样硬化性疾病(ICAD)的治疗方案包括药物治疗以及介入治疗。在介入治疗方法中,临床认为,自膨式支架植入术在手术成功率、围手术期并发症发生率及支架内再狭窄发生率三方面具有优势。基于上述优势,自膨式支架植入术有望占据未来ICAD介入治疗方式的主流位置。
相较于球囊扩张支架及球囊扩张导管而言,在颅内迂曲的血管环境下,上述产品高分子球囊会在一定程度上改变血管形态,并存在引发血管损伤的风险,且术中操作难度相对较高。
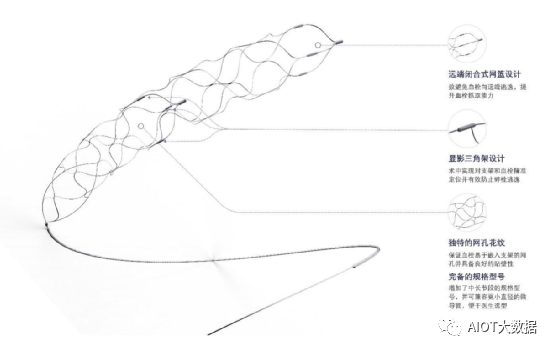
主要手术过程如下:
①明确闭塞部位。医生根据标准血管介入方法建立血管通路,放置适当尺寸的导引导管,进行血管造影诊断,明确患者闭塞部位;
②微导管到位。将微导管同轴方向置入在导引导管内,推送至病变位置;
③支架到位。将颅内取栓支架插入微导管,并输送至闭塞血管;
④抓取血栓。医生使用输送导丝固定支架位置,其后回撤微导管并打开支架,使支架向外打开及扩张,以抓取血栓。手术过程中,医生可通过X光透视检查观察整个器械,以识别Grism颅内取栓支架的位置,并确保支架完全打开。
⑤支架回拉。颅内取栓支架放置到堵塞的血管后可将血栓嵌入到支架的网篮结构中,医生随即抽回带有抓取血栓的支架取栓器械。
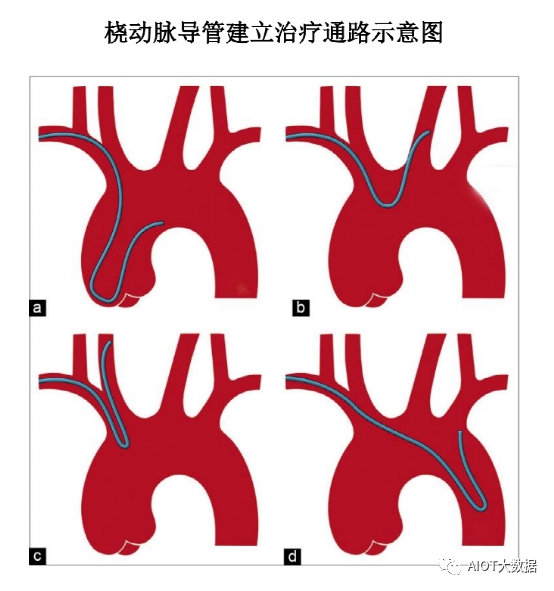
经桡动脉建立血管通路的主要过程
在经桡动脉入路的过程中,桡动脉超选管在导引导丝的作用下推进至主动脉,然后回撤导引导丝,在主动脉弓处成袢,经过近端扭控将超选管置于目标动脉开口处,沿超选管推进鞘管至目标血管远端,随后将超选管撤出体外,获得经桡动脉的治疗通路。
股动脉与桡动脉是介入手术中最常用的动脉穿刺部位之一,目前在神经介入手术领域经股动脉入路为成熟的主流路径。与经股动脉入路相比,经桡动脉入路具有更高的安全性,且患者在术后无需卧床制动,减少下肢静脉血栓、肺栓塞及迷走神经反射等并发症风险,并可以显著提高患者的舒适度、减少卧床相关并发症和护理工作量、缩短住院时间、降低住院费用,具有显著的经济学价值。经桡动脉入路已经在冠脉介入诊疗领域得到广泛应用,并且2018年欧洲心脏病学会联合欧洲心胸外科协会(ESC/EACTS)已经推荐将经桡动脉入路作为冠脉诊疗的首选入路。
近年来,随着经桡动脉入路在神经介入诊疗应用中的循证医学证据不断积累,对该技术的认知也不断更新,经桡动脉入路凭借其独特优势有望复制冠脉介入领域的发展路径,并逐渐替代经股动脉入路成为神经介入手术术式首选,引领神经介入领域的术式变革。与常规股动脉导管相比,桡动脉导管需通过主动脉血管的S型弯,对于导管的弯曲性能以及反复使用的扭控性要求较高,因此研发难度较大。
产品的工艺流程图
血流导向密网支架
颅内取栓支架
导管类产品
医疗器械行业概览
(1)全球医疗器械行业概况
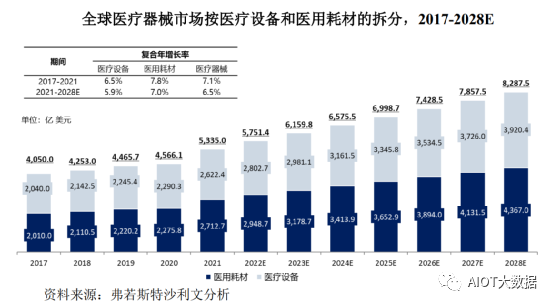
全球医疗器械市场由医疗设备和医用耗材两大板块组成,其中医疗设备指单独或组合使用于人体的仪器、设备、器具等;医用耗材是指经药品监督管理部门批准的使用次数有限的消耗性医疗器械,包括一次性及可重复使用医用耗材。2017年到2021年,全球医疗器械市场规模从4,050.5亿美元增加到5,335.0亿美元,复合年增长率为7.1%。预计到2028年全球医疗器械市场规模将达到8,287.5亿美元,复合年增长率为6.5%。
中国医疗器械行业概况
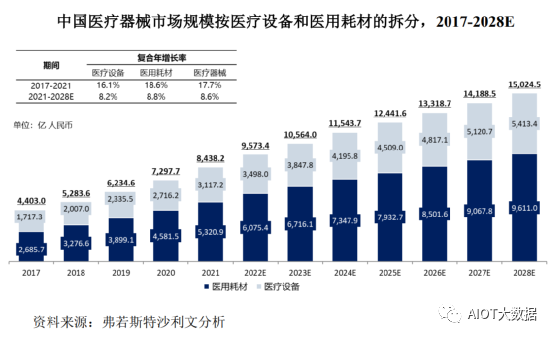
随着国家医疗卫生的持续投入、居民支付能力提升以及人口老龄化趋势的加剧,医疗器械市场规模快速地增长。2017年到2021年,中国医疗器械市场规模从4,403.0亿人民币增加到8,438.2亿人民币,复合年增长率为17.7%。预计到2028年中国医疗器械市场规模将达到15,024.5亿人民币,复合年增长率为8.6%。
神经介入医疗器械行业概况
1)疾病概览
脑血管疾病指各种原因导致的一个或多个脑血管病变引起的短暂性或永久性神经功能障碍,临床上以急性发病居多。脑卒中俗称“中风”,为脑血循环障碍病因导致的突发局限性或弥散性神经功能缺损的脑部疾病的总称。随着我国居民生活方式、饮食结构的改变以及人口老龄化进程的加快等,脑卒中危险因素暴露增加,导致脑卒中发病率不断攀升。
根据中华医学会神经病学分会和中华医学会神经病学分会脑血管病学组2017年发布的《中国脑血管疾病分类2015》,脑血管病按病因分为出血性和缺血性两大类,按病情程度及发病特征分为急性及慢性两大类。慢性期的脑血管病可由稳定期进展至高危期并可演变至急性发病期,经有效救治后转为康复期。
①出血性脑卒中概览
出血性脑卒中包括蛛网膜下腔出血和脑出血:蛛网膜下腔出血(SAH)指在覆盖大脑(脑膜)的组织内层(软脑膜)和中间层(蛛网膜)之间的空间(蛛网膜下腔)出血。临床表现为突发头部剧痛,可伴有恶心、呕吐、面色苍白、抽搐、眩晕、脑膜刺激征等临床表现,如病情危重可出现立即昏迷甚至危及生命。常见致病原因为颅内动脉瘤破裂、脑血管畸形等。
脑出血(IntracerebralHemorrhage,ICH)指非外伤性脑实质内的出血,是目前中老年人主要致死性疾病之一。临床表现的轻重取决于出血量、出血速度和出血部位,通常表现为不同程度的突发头痛、恶心呕吐、言语不清、小便失禁、肢体活动障碍和意识障碍;血肿大量时可侵犯脑干,出现迅速昏迷、死亡。常见致病原因为高血压、脑血管畸形出血等。
②缺血性脑卒中概览
缺血性脑卒中是指由于脑的供血动脉狭窄或闭塞、脑供血不足导致的脑组织坏死的总称,分为急性期和慢性期。其中,急性期称为急性缺血性脑卒中(AIS)或脑梗塞,慢性期称为颅内动脉粥样硬化性疾病(ICAD)。急性缺血性脑卒中(AIS)也称脑梗塞,指因脑部血液循环障碍,缺血、缺氧所致的局限性脑组织的缺血性坏死或软化。AIS约占全部脑卒中的80%。临床表现发病起病急,突然眩晕、共济失调、瞳孔缩小、四肢瘫痪、消化道出血、昏迷、高热等,患者常因病情危重而死亡。常见致病原因为血栓栓塞。AIS常见致病原因为血栓栓塞。颅内动脉粥样硬化性疾病的发生是由于血管内斑块积聚导致动脉狭窄,导致局部脑组织供血不足,同时显著增加病变处发生AIS的风险。
中国神经介入医疗器械市场概况
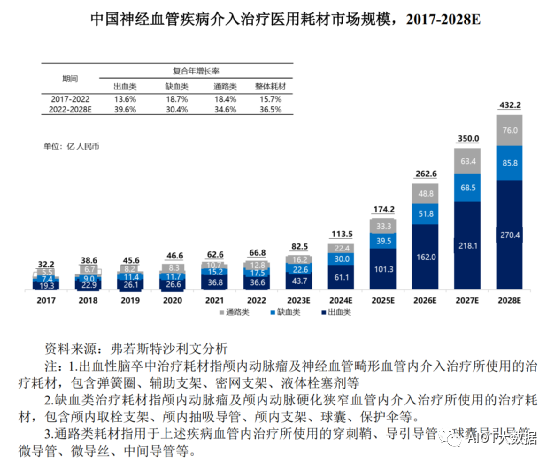
中国神经血管病介入治疗医用耗材市场由出血性脑卒中、缺血性脑卒中治疗和通路类耗材三大板块组成。随着国家医疗卫生的持续投入、居民支付能力提升以及人口老龄化趋势的加剧,脑血管疾病血管内介入治疗医用耗材市场规模快速地增长。2017年到2022年,中国神经血管病介入治疗医用耗材市场规模从32.2亿人民币增加到66.8亿人民币,复合年增长率为15.7%。预计到2028年中国神经血管病介入治疗医用耗材市场规模将达到432.2亿人民币,复合年增长率为36.5%。
神经介入医疗器械细分市场发展情况及发展趋势
(1)出血性脑血管疾病神经介入医疗器械市场
出血性脑血管病主要包括脑出血和蛛网膜下腔出血。蛛网膜下腔出血最常见的病因包括颅内动脉瘤破裂和脑动静脉畸形等神经血管畸形。
1)颅内动脉瘤
①疾病概览
颅内动脉瘤(IA)指颅内动脉壁的囊性膨出,大多是由动脉壁局部薄弱和血流冲击形成,极易破裂出血。按临床特征,颅内动脉瘤可分为未破裂颅内动脉瘤(UIA)和破裂颅内动脉瘤(RIA)。根据《中国颅内未破裂动脉瘤诊疗指南2021》,85%的自发性蛛网膜下腔出血(SAH)患者由RIA引起。若动脉瘤影响到邻近神经或脑部结构,则通常出现包括头痛、头晕、眼部疼痛、眼睑下垂、视力障碍、复视、癫痫等症状。动脉瘤症状和体征大致可分为破裂前先兆症状、破裂时出血症状、局部定位体征以及颅内压增高症状等。动脉瘤一旦破裂出血,约15%的患者在动脉瘤破裂时死亡,30天死亡率高达45%。由颅内动脉瘤破裂引起的蛛网膜下腔出血病死率高达70%。
随着颅内未破裂动脉瘤患病率逐年增加,中国的颅内未破裂动脉瘤患病人数由2017年的8,003.4万人增加至2022年的8,474.4万人,复合年增长率为1.2%,预计将以0.9%的复合年增长率在2028年增加至8,951.4万人。
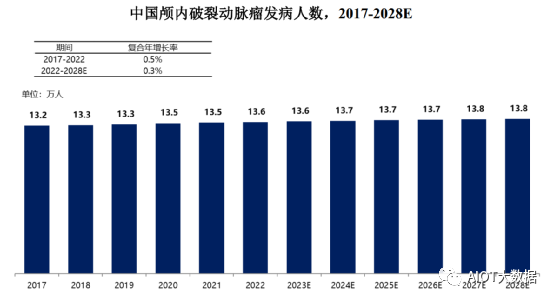
2017年的13.2万人增加至2022年的13.6万人,复合年增长率为1.2%,预计将以0.9%的复合年增长率在2028年增加至13.8万人。
②治疗路径
未破裂颅内动脉瘤(UIA)临床治疗手段一般分为介入治疗,开颅治疗和药物治疗。随着介入技巧和经验的不断积累,以及特殊介入材料(支架、球囊等)的不断改进,大部分颅内动脉瘤可以考虑进行介入治疗,尤其是对于开颅手术难度大、高危因素多或后循环动脉瘤、高龄、手术耐受程度低或存在开颅手术禁忌证的动脉瘤患者等。
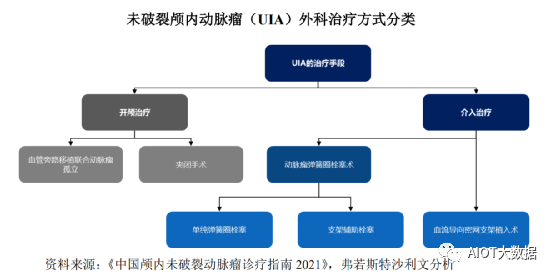
介入治疗是通过有效阻挡进入颅内动脉瘤内的血流,达到预防动脉瘤出血的目的,主要包括动脉瘤弹簧圈栓塞术和血流导向密网支架植入术。自20世纪90年代以来,弹簧圈栓塞术被广泛应用于颅内动脉瘤治疗,适用范围广,但其栓塞稳定性较弱,术中动脉瘤破裂及术后复发和再治疗率较高;且对于大或巨大囊状动脉瘤,采用单纯弹簧圈栓塞不易达到预期效果。近年来,血流导向密网支架以载瘤动脉重建为理念,因其高手术成功率、高闭塞率和较低并发症发生率,填补了弹簧圈栓塞术的技术短板,被广泛应用于各类动脉瘤治疗。血流导向密网支架植入术治疗小型未破裂颅内动脉瘤的高手术成功率及安全性证据也在逐日积累。全面的应用场景、良好的手术效果及安全性,使血流导向密网支架成为未来UIA介入治疗发展趋势的代表。
血流导向密网支架在中国的应用时间不长,但该类产品经NMPA首批之后发展迅速,并逐渐开始占据未破裂动脉瘤的主流治疗市场。2020年,血流导向密网支架首次在中国被写入颅内动脉瘤的专家共识中,并于2021年被《中国颅内未破裂动脉瘤诊疗指南》作为II级推荐的治疗方式用于治疗大或巨大的、宽颈和部分复杂动脉瘤。2022年《血流导向装置治疗颅内动脉瘤中国指南》发布,进一步提高了对血流导向密网支架的推荐等级并扩大了推荐适用范围:血流导向密网支架被作为I级推荐用于治疗颈内动脉的小型或中型动脉瘤、椎动脉动脉瘤、大型或巨大型颅内动脉瘤、梭形动脉瘤、宽颈动脉瘤以及瘤颈处可见快速血流冲击的患者。
此外,血流导向密网支架在临床上亦在不断扩展其适应症,如:血泡样动脉瘤、Willis环远端动脉瘤、后循环动脉瘤等皆有一定证据证明其具有较高的动脉瘤闭塞率,证明了血流导向密网支架在颅内动脉瘤治疗中适用范围广、安全性高的特点。同时,随着血流导向密网支架材料及表面处理技术的不断迭代,以及尺寸的不断多样化,未来血流导向密网支架的适应症仍将进一步扩大。
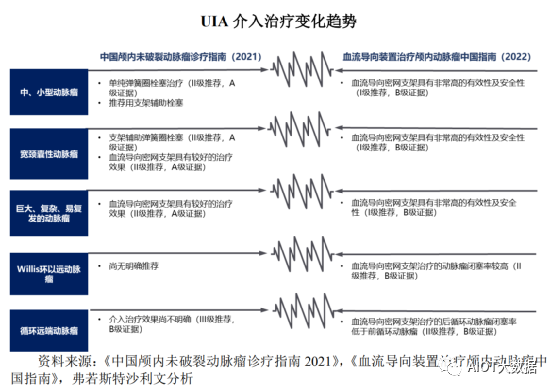
破裂颅内动脉瘤(RIA)治疗手段与UIA相同,包括介入治疗和开颅手术治疗。随着神经介入材料和技术的发展,介入栓塞已成为RIA治疗的主要趋势。当前,弹簧圈介入栓塞术是体颈比<2的破裂颅内动脉瘤首选治疗方式。然而,对于最大径≥10mm的大型或巨大型动脉瘤,单纯弹簧圈栓塞术后的复发率较高,常需支架辅助栓塞或采用血流导向密网支架进行治疗。各指南已经逐渐将血流导向密网支架纳入部分亚型的破裂动脉瘤的推荐治疗方案。随着未来更多临床案例的数据积累及证实,血流导向密网支架有望拓展其适应症至颅内破裂动脉瘤。
③血流导向密网支架治疗未破裂颅内动脉瘤的优势
相较于传统的弹簧圈栓塞治疗,血流导向密网支架的动脉瘤闭塞率及复发率等临床有效性数据更为优异,并且血流导向密网支架毋须进入动脉瘤囊,大幅降低动脉瘤术中破裂的风险,安全性更优。血流导向密网支架的发展更新了颅内动脉瘤的治疗理念,让临床医生和患者有了更多的治疗选择。2022年2月,《NeurolMedChir》发表了一篇在日本的研究,对单中心45个较大尺寸的未破裂动脉瘤分别采用弹簧栓塞术及血流导向密网支架植入术进行治疗,研究结果显示,弹簧圈栓塞的再治疗率为41.7%(10/24),血流导向密网支架植入的再治疗率为14.3%(3/21)。2017年《Neurosurgery》上发表了一篇在美国的研究,对80个未破裂小动脉瘤分别采用两种术式进行治疗,研究结果显示,弹簧圈栓塞的再治疗率为32.5%(13/40),血流导向密网支架植入的再治疗率为5.0%(2/40)。以上研究显示出血流导向密网支架植入术相较于弹簧圈栓塞术在改善患者预后方面的显著优势。
此外,与传统的弹簧圈栓塞术相比,血流导向密网支架植入术可以简化手术操作过程,缩短手术时间,在综合考虑临床有效性和安全性等情况下,血流导向密网支架植入术具有显著的临床获益。
④市场规模
中国颅内动脉瘤发病率逐年提高,颅内动脉瘤介入治疗由于其更好的安全性、有效性,逐渐成为临床医师的首选,在技术进步、支付能力增加等驱动力下,其手术量快速地增长。2017年到2022年,中国颅内动脉瘤介入治疗手术量从4.4万台增加到8.4万台,复合年增长率为13.8%。预计到2028年中国颅内动脉瘤介入治疗手术量将达到91.2万台,复合年增长率为48.9%。
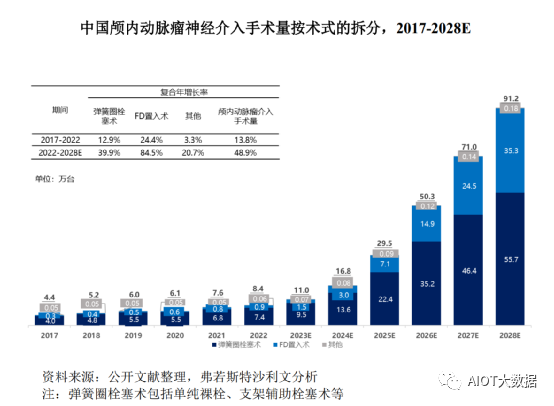
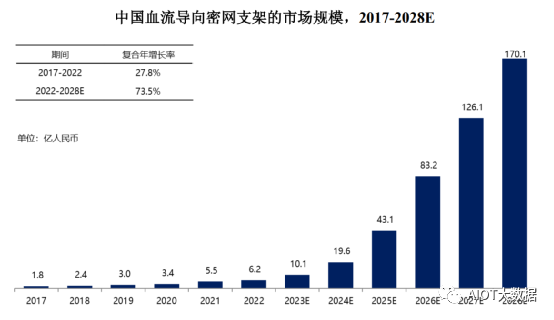
随着人口老龄化加剧,中国出血性脑卒中患者逐年增加,血流导向密网支架介入治疗手术渗透率提高,且随着更多血流导向密网支架产品获批进入市场,中国血流导向密网支架市场快速增长,该市场以27.8%的复合年增长率从2017年的1.8亿人民币增长至2022年的6.2亿人民币。预计到2028年中国血流导向密网支架的市场规模可达到170.1亿人民币,复合年增长率为73.5%。
2)神经血管畸形
①疾病概览
神经血管畸形(CentralNervousSystemVascularMalformations)是一个涵盖了破坏性神经系统损害风险的病变,以及缓慢、静态或良性病程的病变的总称。主要包括脑动静脉畸形(cAVM)、硬脑膜动静脉瘘(dAVF)等。上述神经血管畸形疾病均有出血风险,其中脑动静脉畸形是导致颅内出血常见的病因之一。
脑动静脉畸形(cAVM)指在病变部位脑动脉和脑静脉之间缺乏毛细血管,致使动脉与静脉直接相通,形成动静脉之间的短路,导致一系列脑血流动力学的紊乱。临床上常表现为反复的颅内出血、部分性或全身性癫痫发作、短暂性脑缺血发作和进行性神经功能障碍,是引起颅内自发性蛛网膜下腔出血的第二位病因。根据弗若斯特沙利文的数据,中国cAVM出血发病率约为0.8/10万人。
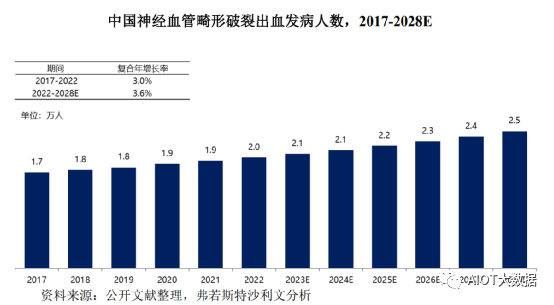
随着神经血管畸形发病率逐年增加,中国的神经血管畸形破裂出血发病人数由2017年的1.7万人增加至2022年的2.0万人,复合年增长率为3.0%,预计将以3.6%的复合年增长率在2028年增加至2.5万人。
②治疗路径
脑动静脉畸形(cAVM)的治疗方式包括显微手术、介入栓塞、SRT(利用立体定向技术进行常规分次的放射治疗)及多种方式联合的综合治疗。显微手术、介入栓塞和SRT等单一方法治疗功能区cAVM,需注意尽量缩小损伤范围,以保护功能区。作为单独治疗方式或联合治疗的重要组成部分,介入治疗在多数情况下可作为cAVM的首选治疗方法,尤其是对于外科手术风险较大的位于颅内深部、功能区及破裂并伴有动脉瘤的畸形团,在cAVM的治疗中占有重要地位。目前,动静脉畸形的介入栓塞治疗以液体栓塞剂为主,具体包括粘附性及非粘附性栓塞剂。
③液体栓塞剂治疗神经血管畸形原理
液体栓塞剂是一种能栓塞瘤腔,隔离血液或栓塞病变血管的液态制剂,其作用原理是将栓塞剂注入病变器官的供应血管内,使之发生闭塞,中断供血。有研究表明,液体栓塞剂能顺着瘤壁固化以减少死腔并形成较为平滑的瘤颈,达到较好的栓塞效果。液体栓塞剂分为粘附性栓塞剂和非粘附性栓塞剂。粘附性栓塞剂相比于非粘附性栓塞剂具有更好的弥散性,更易于操作,且不粘管,可大大减少再通和复发的可能性,有效提高神经血管畸形的治愈率,因此对于神经血管畸形治疗的使用需求相对较高。
④市场规模
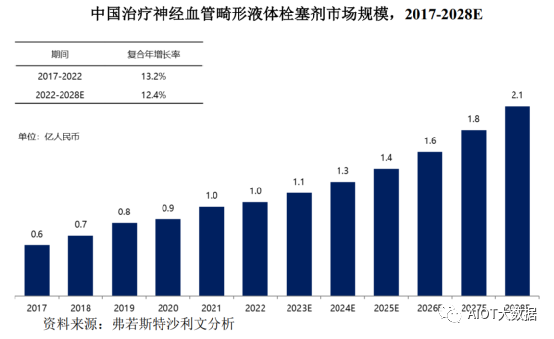
随着人口老龄化加剧,中国神经血管畸形患者逐年增加,液体栓塞剂介入治疗手术渗透率提高,且随着更多液体栓塞剂产品获批进入市场,中国神经血管畸形介入栓塞液体栓塞剂市场快速增长,该市场以13.2%的复合年增长率从2017年的0.6亿人民币增长至2022年的1.0亿人民币。预计到2028年中国神经血管畸形介入栓塞液体栓塞剂的市场规模可达到2.1亿人民币,复合年增长率为12.4%。
(2)缺血性脑血管疾病神经介入医疗器械市场
1)急性缺血性脑卒中
①疾病概览
急性缺血性脑卒中(AIS)也称脑梗死,指因脑血循环障碍导致的脑血管病堵塞或严重狭窄,致使脑血流减少或脑供氧不足,造成脑血管供血区脑组织死亡。AIS约占全部脑卒中的80%。临床表现24小时之后往往留有后遗症。发病急,症状包括突然眩晕、共济失调、瞳孔缩小、四肢瘫痪、昏迷等,患者常因病情危重而死亡。常见致病原因为动脉粥样硬化引起的血栓和/或脂肪沉积阻塞脑部动脉。治疗方案包括药物治疗、外科手术治疗以及血管内介入治疗。
随着急性缺血性脑卒中发病率逐年增加,中国的急性缺血性脑卒中发病人数由2017年的323.2万人增加至2022年的395.0万人,复合年增长率为4.1%,预计将以5.0%的复合年增长率在2028年增加至529.2万人。
②治疗路径
AIS的治疗方法包括静脉溶栓、血管内介入治疗及药物治疗等。静脉溶栓作为首选治疗,有出血风险且其时间窗为发病后6小时内,多数患者发病送入医院已超过黄金治疗期,临床适用范围有限。相较之下,血管介入治疗适用范围更广,再通率更高。血管介入治疗包括动脉溶栓、血管成形术及血管内机械取栓。动脉溶栓可用于发病6小时内但无法进行静脉溶栓的患者,但并发症率高、疗效不佳。血管成形术则主要用于AIS的预防而非急性治疗。机械取栓术则已经成为治疗急性脑卒中的重要方式,包含支架取栓、抽吸取栓及支架抽吸联合取栓等。支架取栓取栓效率高、再通率高,抽吸取栓操作简单、开通时间短,二者既可单独取栓也可联合取栓,灵活的使用使其适用范围进一步扩大,发挥协同作用缩短再通时间,减少手术损伤,达到优于其他治疗方法的临床效果。机械取栓也成为AIS介入治疗未来发展的主要趋势。
从《中国急性缺血性卒中早期血管内介入诊疗指南》上也可以看出该变化。对比2015年、2018年和2022年的指南情况,在临床使用上,机械取栓的推荐级别不断提升,已成为治疗急性缺血性脑卒中的一线治疗方法。主要表现为:
(1)对前循环大血管闭塞的急性缺血性脑卒中患者采用血管内介入治疗的时间窗延长,由发病6小时内扩展到发病6-16小时内,证据级别从“Ⅰ级推荐,B级证据”升高为“Ⅰ级推荐,A级证据”。
(2)对于发病4.5h内的急性前循环大血管闭塞卒中,符合条件的推荐静脉溶栓‑血管内介入的桥接治疗模式(Ⅰ级推荐,A级证据)。在能够快速启动血管内治疗的卒中中心,经过充分评估的病例,越过静脉溶栓直接进行血管内治疗是可行的,但临床获益有待于进一步证实(Ⅱ级推荐,B级证据)。
(3)对于发病4.5~24h内的大血管闭塞卒中,经过充分评估后,直接进行血管内治疗(Ⅰ级推荐,A级证据)。
(4)从推荐支架样取栓器演变为各类新式取栓器械可根据患者的具体情况加以选用。
机械取栓分为支架取栓和直接抽吸取栓两大类。直接抽吸取栓利用负压抽吸原理,通过颅内血栓抽吸导管或再灌注导管到达血栓闭塞的血管近端,将血栓吸出。支架取栓通过微导管靠近血栓处,然后通过微导管引入支架取栓器械进行取栓。相较于支架取栓术,导管抽吸技术速度快,手术时间短,显示出独特的取栓优势。此外,抽吸取栓与支架取栓并非互相替代关系,两者合并取栓效果通常更佳,目前临床上也有采用支架抽吸联合取栓术式。
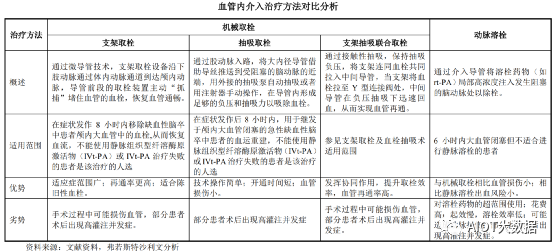
③急性缺血性脑卒中介入治疗方法比较
急性缺血性脑卒中介入治疗方法包括机械取栓及动脉溶栓,其中支架取栓术、抽吸取栓术及支架抽吸联合取栓术是机械取栓的主要术式,具体比较情况如下所示:
④市场规模
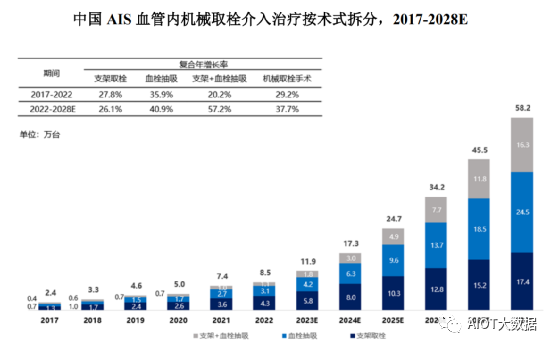
AIS血管内机械取栓介入治疗由于其更好的安全性、有效性,在技术进步、支付能力增加等驱动力下,其手术量快速地增长。2017年到2022年,中国机械取栓手术量从2.4万台增加到8.5万台,复合年增长率为29.2%。预计到2028年中国机械取栓手术量将达到58.2万台,复合年增长率为37.7%。
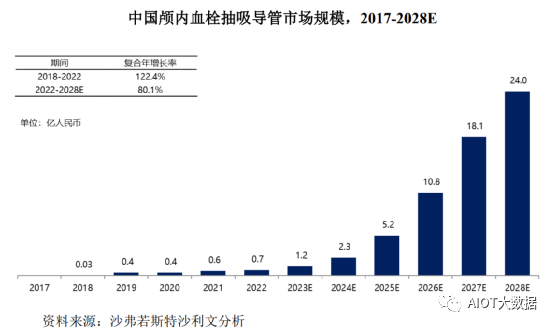
随着人口老龄化加剧,中国AIS患者逐年增加,血栓抽吸介入治疗手术渗透率提高,且随着更多血栓抽吸导管产品获批进入市场,中国血栓抽吸导管市场快速增长,该市场以122.4%的复合年增长率从2018年的0.03亿人民币增长至2022年的0.7亿人民币。预计到2028年中国血栓抽吸导管的市场规模可达到24.0亿人民币,复合年增长率为80.1%。
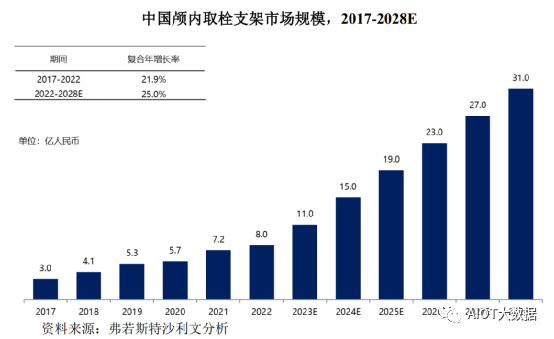
随着人口老龄化加剧,中国AIS患者逐年增加,支架取栓介入治疗手术渗透率提高,且随着更多取栓支架产品获批进入市场,中国取栓支架市场快速增长,该市场以21.9%的复合年增长率从2017年的3.0亿人民币增长至2022年的8.0亿人民币。预计到2028年中国取栓支架的市场规模可达到31.0亿人民币,复合年增长率为25.0%。
2)颅内动脉粥样硬化性疾病
①疾病概览
颅内动脉粥样硬化性疾病(ICAD)是导致缺血性卒中重要原因之一,相关卒中的机制包括斑块破裂后引起动脉栓塞或闭塞、重度狭窄斑块引起的血流动力学障碍、内膜增厚引起的分支闭塞性疾病,以及上述机制的组合。
根据中国卒中学会神经介入分会2022年发布的《症状性颅内动脉粥样硬化性狭窄血管内治疗中国专家共识2022》,ICAD是导致我国缺血性卒中重要原因之一,ICAD在缺血性卒中患者中的发生率高达46.6%。此外,伴有ICAD的患者症状更严重、住院时间更长,卒中复发率更高,且随狭窄程度的增加复发率升高,且可增加痴呆、阿尔茨海默病风险。ICAD的危险因素包括高血压、脂蛋白代谢紊乱、糖尿病等。目前,ICAD的治疗选项根据狭窄的严重程度以及患者是否出现卒中样症状而有所不同,治疗方案主要包括药物治疗以及介入治疗。
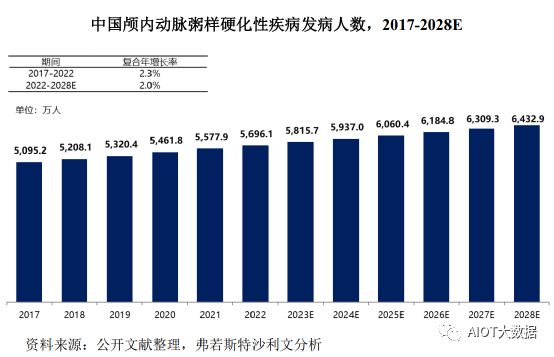
随着颅内动脉粥样硬化性疾病患病率逐年增加,中国的颅内动脉粥样硬化性疾病患病人数由2017年的5,095.2万人增加至2022年的5,696.1万人,复合年增长率为2.3%,预计将以2.0%的复合年增长率在2028年增加至6,432.9万人。
②治疗路径
目前,颅内动脉粥样硬化性疾病(ICAD)的治疗选项根据狭窄的严重程度以及患者是否出现卒中样症状而有所不同,治疗方案主要包括药物治疗以及介入治疗。
ICAD的介入治疗方法目前主要有球囊血管成形术和球囊扩张式支架植入术。球囊血管成形术是最早应用于ICAD的血管内治疗方法,自1980年代开始使用至今,但围手术期并发症发生率及术后残余狭窄率较高。随着技术发展,球囊扩张式支架植入术改善了术后残余狭窄率,但又增加了术后卒中、颅内出血及死亡的风险。临床认为,自膨式支架植入术在手术成功率、围手术期并发症发生率及支架内再狭窄发生率三方面具有优势。基于上述优势,自膨式支架植入术有望占据未来ICAD介入治疗方式的主流位置。
③市场规模
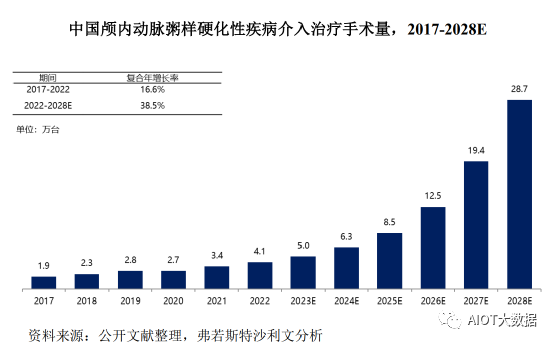
颅内动脉粥样硬化性疾病介入治疗由于其更好的安全性、有效性,在技术进步、支付能力增加等驱动力下,其手术量快速地增长。2017年到2022年,中国颅内动脉粥样硬化性疾病介入治疗手术量从1.9万台增加到4.1万台,复合年增长率为16.6%。预计到2028年中国颅内动脉粥样硬化性疾病介入治疗手术量将达到28.7万台,复合年增长率为38.5%。
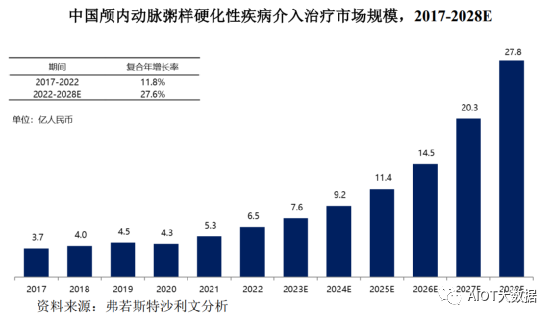
脉粥样硬化性疾病介入治疗手术渗透率提高,且随着更多颅内动脉粥样硬化性疾病介入治疗产品获批进入市场,中国颅内动脉粥样硬化性疾病介入治疗市场规模将会快速增长,该市场以11.8%的复合年增长率从2017年的3.7亿人民币增长至2022年的6.5亿人民币。预计到2028年中国颅内动脉粥样硬化性疾病介入治疗市场规模可达到27.8亿人民币,复合年增长率为27.6%。
(3)通路类医疗器械概览
通路类医用器械主要用于在神经介入手术中建立通路、传送器械及封堵压迫等,是神经介入治疗中常用的辅助类器械。根据形态,通路类医用耗材可被分为导管类以及导丝类两大类,二者皆可用于神经血管类疾病的诊断以及治疗。在神经介入过程中导管需要在导丝辅助下通过或到达病变部位,导丝起到导引作用。
神经介入治疗器械均需导管和导丝的辅助输送,目前导管和导丝在临床上具有不可替代性。并且随着神经介入治疗手术量的逐年增加,对导管和导丝的临床需求呈持续上升趋势。
股动脉与桡动脉是介入手术中最常用的动脉穿刺部位之一,目前在神经介入手术领域经股动脉入路为成熟的主流路径。与经股动脉入路相比,经桡动脉入路具有更高的安全性,且患者在术后无需卧床制动,减少下肢静脉血栓、肺栓塞及迷走神经反射等并发症风险,并可以显著提高患者的舒适度、减少卧床相关并发症和护理工作量、缩短住院时间、降低住院费用,具有显著的经济学价值。经桡动脉入路已经在冠脉介入诊疗领域得到广泛应用,并且2018年欧洲心脏病学会联合欧洲心胸外科协会(ESC/EACTS)已经推荐将经桡动脉入路作为冠脉诊疗的首选入路。
近年来,随着经桡动脉入路在神经介入诊疗应用中的循证医学证据不断积累,对该技术的认知也不断更新,经桡动脉入路凭借其独特优势有望复制冠脉介入领域的发展路径,并逐渐替代经股动脉入路成为神经介入手术术式首选,引领神经介入领域的术式变革。
此外,随着神经介入手术的推广,缺血性脑卒中和出血性脑卒中治疗手术的临床需求将日益增加,未来将进一步带动通路类器械临床需求量的提升。神经介入导管和导丝的市场规模有望随着神经介入行业的高速发展而大幅度提高。
面临的机遇
(1)老龄化程度加重等因素带来的相关疾病发病率提升
根据2021年最新的第七次全国人口普查数据显示,目前我国人口老龄化程度持续加重。根据《中国脑血管疾病防治指南》,脑血管疾病首次发病者约有2/3是在60岁以上的老年人口,老年人口脑血管疾病的患病率不断增长。随着我国工业化、城镇化、人口老龄化进程不断加快,居民的生活方式、生态环境、饮食习惯及食品安全状况等对健康的影响逐步显现,脑卒中发病人数不断增多,出血性和缺血性脑卒中的发病率提升,脑卒中患者的治疗需求逐渐增加,因此发行人所在神经介入医疗器械行业的市场需求也随之增加。
(2)脑卒中防治的推广提高神经介入手术渗透率
2021年6月,国家药监局等10部门决定实施加强脑卒中防治工作减少百万新发残疾工程,并联合制定了《加强脑卒中防治工作减少百万新发残疾工程综合方案》,在工作目标中,提出了进一步提升脑卒中防治效果,有效降低发病率及致残率的总体目标,并明确了到2022年、2025年、2030年要达到阶段性目标,包括居民高血压知晓率、静脉溶栓和取栓技术开展情况等。在策略与措施中,细化了深化部门合作、落实脑卒中综合防控策略,逐步扩大脑卒中高危人群早期筛查与综合干预覆盖范围;大力推进卒中中心建设,构建脑卒中专病分级诊疗模式,推进急救体系网络建设,完善防治管理体系、开展全生命周期健康管理;推广普及溶栓、取栓等脑卒中治疗适宜技术,促进神经介入技术的创新发展,从而提高神经介入手术渗透率。
(3)介入医生诊疗水平的提高带动神经介入手术量的增长
神经介入微创手术对医生的技术要求较高,医生的学习曲线较长、培训周期较久,目前中国神经介入医生一定程度上面临数量不足的现状。神经介入医生的诊疗能力、技术水平以及医生数量很大程度上影响了脑卒中患者的诊疗率以及神经介入手术的渗透率。2017年12月,国家卫生计生委脑卒中防治工程委员会公布了7家单位为首批“国家卒中中心培训基地”,旨在提升一线卒中治疗医生的诊疗水平,规范诊疗技术。未来随着国家卒中中心培训课程的普及推广,神经介入医生的诊疗水平和数量将会提高,从而带动脑卒中患者的诊疗率提高,神经介入手术量不断增长。
同时,未来泛血管手术机器人的应用可以提高手术的安全性、手术成功率以及医生学习培养的效率。以往神经介入医生的学习曲线长、培养要求高,传统的医生带教方式不能精确建立手术体系,无法保障手术学习准确性及效率。介入机器人将协助介入手术技术下沉,使得介入手术变成了多维度可量化数据,拉低了现有存量医生的学习曲线,能更有效推进介入手术临床推广及人才培养,从而提高神经介入诊疗率和介入手术量。
审核编辑 :李倩
-
医疗器械
+关注
关注
19文章
892浏览量
53156 -
神经
+关注
关注
0文章
46浏览量
12758
原文标题:技术前沿:神经介入治疗技术与市场
文章出处:【微信号:AIOT大数据,微信公众号:AIOT大数据】欢迎添加关注!文章转载请注明出处。
发布评论请先 登录
肿瘤电场治疗如何实现无创实时闭环

脑机接口:运动康复与神经康复的创新突破
头戴式经颅聚焦超声神经调控技术的创新与实践
NMSIS神经网络库使用介绍
脉冲神经元模型的硬件实现
【「AI芯片:科技探索与AGI愿景」阅读体验】+神经形态计算、类脑芯片
神经网络的并行计算与加速技术

多模态经颅交流电刺激tACS如何治疗重度抑郁症(MDD)

Arm神经技术是业界首创在 Arm GPU 上增添专用神经加速器的技术,移动设备上实现PC级别的AI图形性能
组团掘金1800亿植介入医械市场 注册2025Medtec享门票限免及精准商机对接

经皮神经电刺激(TENS)之牙科疼痛治疗

国内首例闭环脊髓神经接口系统临床植入成功,佳量医疗引领神经接口技术新突破
NVIDIA实现神经网络渲染技术的突破性增强功能
经颅电刺激系列之迷走神经刺激(VNS)






 神经介入治疗技术与市场
神经介入治疗技术与市场











评论